Cancro al colon e allo strato - sintomi, cause e trattamento
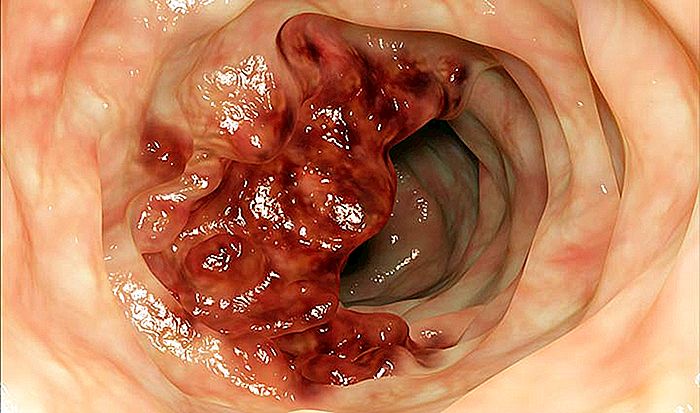

Il cancro del colon-retto, che è un termine che comprende tumori maligni che si presentano nell'intestino crasso (colon + retto), è la forma più comune di cancro del tratto gastrointestinale in tutto il mondo.
Sebbene sia una forma di neoplasia curabile e curabile quando viene rilevata precocemente, il cancro del colon-retto ha ancora un alto tasso di mortalità a causa del suo insufficiente screening nella popolazione.
In questo articolo parleremo del cancro del colon e del retto, spiegandone cause, sintomi, forme di prevenzione e opzioni di trattamento.
Cos'è il cancro colorettale
L'intestino crasso è la parte finale del nostro sistema digestivo, che misura circa 1, 5 metri di lunghezza ed è composto dal cieco (la porzione iniziale dell'intestino crasso che riceve materiale fecale dall'intestino tenue), colon e retto.
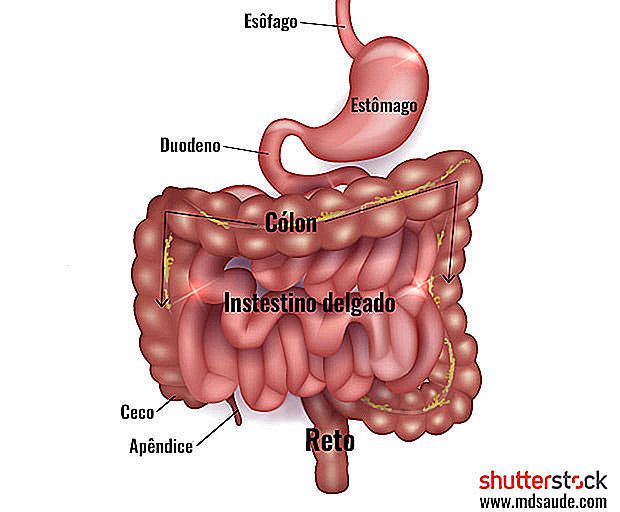
Il tumore del colon-retto, che include tumori che si presentano nel colon o nel retto, è la forma più comune di neoplasia maligna del sistema digestivo e la terza o quarta forma più comune di tutti i tumori.
In Brasile, ogni anno, ci sono circa 30 mila nuovi casi e 15 mila morti causati da questo tipo di cancro.
La maggior parte dei casi di cancro del colon si verificano attraverso polipi presenti nella mucosa intestinale. Un polipo è un piccolo tumore benigno e asintomatico, che nella maggior parte dei casi ha la forma di un dito guantato. Fino al 30% della popolazione adulta ha uno o più polipi nel loro colon.
Nella stragrande maggioranza dei casi, i polipi sono e rimangono lesioni benigne per il resto della loro vita. Esiste, tuttavia, un tipo di polipo chiamato adenomatoso che può trasformarsi in cancro. Circa il 5% dei polipi adenomatosi diventa adenocarcinoma dopo circa 10 anni di esistenza.
Spieghiamo in modo più dettagliato quali sono i polipi intestinali nell'articolo: POLYPS INTESTINALI - Sintomi, cause e trattamento.
Pertanto, la diagnosi precoce dei polipi adenomatosi, eseguita prima che si trasformino in cancro, è l'arma principale nella prevenzione del cancro dell'intestino crasso.
Come vedremo in seguito, eseguire la colonscopia come esame di screening consente al personale medico di identificare e rimuovere i polipi adenomatosi ancora nella fase benigna, impedendo loro di subire una trasformazione maligna in futuro (leggi: ESAME COLONOSCOPICO - Preparazione, Sedazione e rischi).
Fattori di rischio per il cancro colorettale
Nella maggior parte dei casi, l'insorgenza del cancro del colon-retto deriva da fattori dietetici, ambientali e genetici.
I pazienti i cui fattori di rischio derivano da componenti genetici e familiari sono quelli a maggior rischio di sviluppare il cancro del colon e devono essere monitorati più da vicino.
In generale, lo screening del cancro del colon con colonscopia dovrebbe iniziare a 50 anni, poiché circa il 90% di questo tipo di cancro si verifica a partire da questa età.
Tuttavia, alcuni fattori possono aumentare il rischio di cancro del colon-retto in modo tale che l'inizio dello screening finisca per essere anticipato prima dei 50 anni.
Dividiamo i fattori di rischio in 2 gruppi: fattori di rischio che indicano uno screening e fattori di rischio precedenti che non cambiano il protocollo di screening.
1. Fattori di rischio più seri, che indicano uno screening più intenso
Poliposi adenomatosa familiare (PAF) → È una mutazione genetica autosomica dominante che fa sì che il paziente e i suoi familiari sviluppino centinaia di polipi adenomatosi a livello intestinale. Il 90% dei pazienti con poliposi adenomatosa familiare sviluppa un cancro al colon prima dei 45 anni.
Vi è anche una attenuata poliposi adenomatosa familiare, che è una mutazione genetica simile, ma provoca un quadro più mite con un minor numero di polipi adenomatosi e un'età media di insorgenza tumorale successiva intorno ai 54 anni.
Fortunatamente, questa malattia è rara e rappresenta solo l'1% dei casi di cancro del colon-retto.
Poliposi associata al gene MUTYH → È una mutazione genetica autosomica recessiva, anche meno comune del PAF, ma provoca anche la comparsa di centinaia di polipi adenomatosi nel colon e presenta un alto rischio di sviluppare il cancro del colon-retto.
Sindrome di Lynch → È una mutazione genetica autosomica dominante che rappresenta circa il 3-5% di tutti i casi di tumore del colon. In questa sindrome non c'è poliposi, cioè il paziente non sviluppa centinaia di polipi. Tuttavia, i pochi polipi sembrano avere un alto rischio di trasformazione maligna.
Un paziente con sindrome di Lynch ha una probabilità del 40% di sviluppare tumore del colon o altri tumori, come l'endometrio o il tratto urinario.
Poiché non esiste poliposi, i criteri per sospettare la sindrome di Lynch sono:
- Tre parenti, due diretti (padre e figlio o madre e figlio), con una storia di cancro del colon-retto, cancro dell'endometrio, uretere o pelvi renale.
- Almeno uno dei casi familiari diagnosticati prima dei 50 anni.
Se hai un familiare con una storia di cancro al colon, anche se la tua famiglia non ha alcuna delle mutazioni genetiche descritte sopra, il tuo rischio di avere un cancro al colon è due volte più alto di quello di popolazione generale. Se il parente è il primo o se il tumore si è manifestato prima dei 50 anni, il rischio è ancora maggiore.
Malattia infiammatoria intestinale (IBD) → I pazienti con colite ulcerosa possono avere un aumentato rischio di cancro del colon-retto che varia da 3 a 15 volte, a seconda della gravità della loro malattia infiammatoria intestinale.
Anche i pazienti con malattia di Crohn sono a maggior rischio, ma i dati degli studi fino ad oggi sono meno coerenti.
Per saperne di più su IBD, leggi: MALATTIA DI CROHN E RETOCOLITE ULCERATIVA.
Radiazioni addominali → I pazienti che hanno avuto qualche tipo di cancro durante l'infanzia e sottoposti a radioterapia con irradiazione nella regione addominale fanno anche parte di un gruppo con un alto rischio di sviluppare adenocarcinoma del colon.
2. Fattori di rischio meno gravi, che non indicano uno screening più intenso
Esistono numerosi fattori di rischio che aumentano la probabilità di un paziente di avere un tumore del colon, ma non così significativamente da indicare uno screening più attento di quello indicato per la popolazione generale.
Tra questi fattori di rischio meno gravi, per così dire, possiamo citare:
- Afrodescendência.
- L'obesità.
- Stile di vita sedentario.
- Diabete mellito.
- Consumo frequente di carne lavorata.
- Fumo.
- Consumo giornaliero di bevande alcoliche.
I sintomi del cancro del colon
Nella maggior parte dei pazienti, il cancro del colon non provoca sintomi nelle fasi iniziali.
Segni e sintomi di solito insorgono quando il tumore è già abbastanza grande da sanguinare o ostruire il passaggio delle feci attraverso l'intestino.
I segni e i sintomi più comuni del cancro del colon-retto sono:
- Sanguinamento nelle feci.
- Anemia.
- Dolore addominale
- Stitichezza di recente insorgenza o aggravamento.
- Feci bene.
- Frequente sensazione di evacuazione incompleta.
- Diarrea (sintomo possibile ma non molto comune).
Circa il 20% dei pazienti con adenocarcinoma del colon presentano già sintomi di metastasi al momento della diagnosi. Linfonodi, fegato, polmoni e peritoneo sono gli organi più colpiti da metastasi da cancro del colon-retto.
Diagnosi del cancro del colon-retto
Attualmente, il modo migliore per diagnosticare un tumore dell'intestino crasso è attraverso la colonscopia. Oltre a consentire la visualizzazione diretta del tumore, la colonscopia consente anche al medico di eseguire la biopsia della lesione, garantendo la conferma della diagnosi attraverso l'istopatologia.
Messa in scena del cancro del colon
Una volta che la diagnosi tumorale maligna è stata fatta, il passo successivo è la stadiazione, una procedura utilizzata per determinare l'entità della malattia e la possibilità di cure o trattamenti palliativi.
I test comunemente usati nella stadiazione includono la tomografia computerizzata, la risonanza magnetica nucleare e la tomografia ad emissione di positroni (PET).
Per facilitare la comprensione di persone che non sono abituate alla messa in scena di tumori maligni, possiamo riassumere le fasi come segue:
Stadio I → Il tumore è limitato alla mucosa del colon o del retto e non si è ancora diffuso a strati più in basso nella parete interna del colon o del retto.
Stadio II → Il tumore è un po 'più profondo e ha già penetrato il muro dell'intestino, ma non ha ancora invaso i linfonodi vicini.
Stadio III → Il tumore ha già invaso i linfonodi vicini, ma non ci sono segni di metastasi a distanza.
Stadio IV → Il tumore ha già dato origine a metastasi ad altri organi.
La stadiazione completa del cancro del colon è più complessa di quanto spiegato sopra e comprende anche le fasi I, IIA, IIB, IIC, IIIA, IIIB, IIIC, IVA, IVB e IVC. La suddivisione degli stadi in classe A, B e C dipende da diversi fattori, come il numero di linfonodi interessati, il grado di profondità del tumore, la presenza di lesioni nel peritoneo e il numero di metastasi esistenti.
Trattamento del cancro del colon
Circa l'80% dei tumori del colon sono negli stadi I, II o III, che consente di eseguire procedure chirurgiche per la sua rimozione, con possibilità di cura.
I tumori in una fase molto precoce possono essere limitati al polipo che ha dato origine a questo. In questi casi, la semplice escissione completa del polipo attraverso la colonscopia è sufficiente per la cura.
Se il tumore è già un po 'più grande, diventa necessario un intervento chirurgico, poiché è necessario rimuovere la parte dell'intestino affetto (colectomia) e i linfonodi intorno in modo che i medici possano esaminarli e assicurarsi che il tumore non sia ancora li ho raggiunti
Nei tumori più avanzati, la colectomia tende ad essere più estesa e può coinvolgere una vasta area dell'intestino crasso.
Nelle colectomie più estese è comune che il paziente abbia bisogno di una colostomia, che è una procedura che collega una parte dell'intestino alla pelle, permettendo allo sgabello di essere raccolto da un sacchetto speciale. Spesso la colostomia è solo temporanea, ma in alcuni casi può essere permanente se non vi è alcuna possibilità di ricostruzione del transito intestinale.
Nei pazienti in stadio III con coinvolgimento linfonodale, la chemioterapia è solitamente indicata dopo l'intervento chirurgico per eliminare eventuali resti di cancro rimanenti.
Screening del cancro del colon
Il fatto che la trasformazione di un polipo intestinale in un tumore maligno sia un processo che in genere richiede circa 10 anni per completare il cancro del colon-retto è una delle forme di cancro più facilmente rilevabili mediante test di screening.
Lo screening più appropriato per lo screening del cancro del colon-retto è la colonscopia, che consente non solo la diagnosi di polipi sospetti, ma anche la loro escissione.
La retrosigmoidoscopia è una versione semplificata della colonscopia, che utilizza un endoscopio più corto che raggiunge solo gli ultimi 60 cm dell'intestino crasso. Poiché la maggior parte dei tumori si presenta in questa regione, la retosigmoidoscopia può essere utilizzata in pazienti a basso rischio in concomitanza con lo screening del sangue occulto nelle feci (leggi: RICERCA SANGUE NASCOSTA A FEZES).
Nella popolazione generale, lo screening è solitamente indicato dopo i 50 anni, con ripetizione ogni 10 anni se il primo esame è normale.
Nei pazienti ad alto rischio, come quelli con una storia familiare forte, lo screening deve essere iniziato a 40 anni o 10 anni prima del caso familiare (se il padre aveva il cancro all'età di 45 anni, lo screening dovrebbe iniziare a 35 anni).

VITAMINA D - Vantaggi e fonti principali
La vitamina D, nota anche come calciferolo, è una sostanza essenziale per la nostra salute ed è responsabile del controllo dei livelli di calcio e fosforo nel sangue e nelle ossa. Negli ultimi anni, la vitamina D ha guadagnato l'attenzione dei media e l'attenzione medica per le sue presunte azioni contro infezioni, cancro e malattie cardiache.

VIDEO: CHE COS'È LA DEPRESSIONE
Visita il nostro canale Youtube: https://www.youtube.com/mdsaude Trascrizione video Sapevi che il Brasile è il paese dell'America Latina che ha il maggior numero di persone depresse, secondo i dati dell'OMS pubblicati quest'anno? La depressione è una condizione reale che ha un trattamento e si manifesta differentemente in individui diversi.