PANCREATITE - cause, sintomi e trattamento


La pancreatite è il termine usato per descrivere l'infiammazione del pancreas. Quando l'infiammazione del pancreas si verifica all'improvviso, cioè, acutamente, stiamo affrontando una pancreatite acuta. Quando l'infiammazione è ricorrente e ci sono segni di danno persistente al pancreas, la chiamiamo pancreatite cronica.
In questo testo affronteremo i seguenti punti sulla pancreatite:
- Funzioni del pancreas.
- Cos'è la pancreatite.
- Differenze tra pancreatite cronica e pancreatite acuta.
- Sintomi di pancreatite
- Cause di pancreatite
- Trattamento di pancreatite.
Quali sono le funzioni del pancreas?
Il pancreas è una grande ghiandola a forma piatta lunga circa 20 cm, situata nell'addome proprio dietro lo stomaco. Ha una connessione intima con i dotti biliari e il duodeno (la parte iniziale dell'intestino tenue).
Il pancreas ha due funzioni fondamentali: partecipa al processo di digestione degli alimenti e produce importanti ormoni nel controllo del glucosio nel sangue, come l'insulina e il glucagone.
Il pancreas produce enzimi che aiutano nel processo di digestione di proteine, grassi e carboidrati. Questi enzimi digestivi, diluiti in una soluzione chiamata succo pancreatico, vengono rilasciati direttamente nel duodeno dove troveranno gli alimenti appena liberati dallo stomaco. Il succo pancreatico è anche ricco di bicarbonato, che serve a neutralizzare l'acidità dei cibi dallo stomaco, che hanno un pH molto basso.
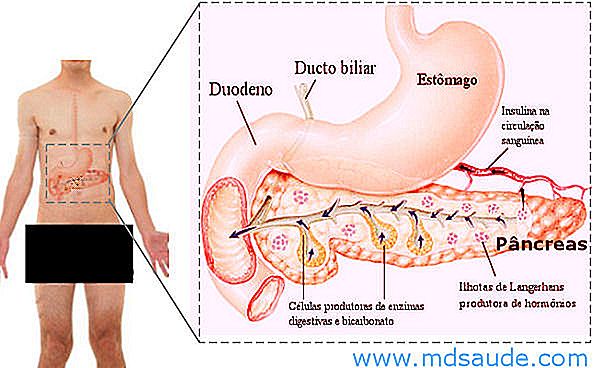
Proprio come la dieta stimola la produzione di succo pancreatico per aiutare la digestione dei nutrienti, induce anche la produzione di ormoni, che vengono rilasciati nel sangue. I due principali ormoni sintetizzati dal pancreas sono l'insulina e il glucagone, prodotti da un gruppo di cellule chiamate isole di Langerhans .
L'insulina è l'ormone che consente alle cellule di raccogliere la glicemia e usarla come fonte di energia. Lo stimolo principale per la produzione di insulina è l'aumento dei livelli di glucosio nel sangue che di solito si verifica dopo i pasti. All'aumentare della glicemia, l'insulina prodotta nel pancreas viene rilasciata nel sangue, consentendo alle cellule di catturare il glucosio in entrata dal cibo.
Se per qualche ragione non c'è insulina, non c'è modo per le cellule di consumare il glucosio presente nel sangue, mantenendo così il livello di glucosio nel sangue costantemente alto. Questo processo dà origine al famoso diabete mellito (leggi: CHE COS'È IL DIABETE?).
Il glucagone è un ormone antagonista dell'insulina, cioè fa la funzione inversa. Quando i livelli di glucosio sono molto bassi, il pancreas previene il rilascio di insulina e stimola la produzione di glucagone, che oltre a prevenire l'assorbimento di glucosio da parte delle cellule, agisce sul fegato, stimolando la produzione di glucosio da esso.
Quando i livelli di glucosio aumentano di nuovo, i livelli di glucagone iniziano a scendere ei livelli di insulina aumentano nuovamente. In questo modo, il pancreas può mantenere il nostro livello di glucosio nel sangue sempre nell'intervallo da 60 mg / dl a 140 mg / dl, anche dopo i pasti.
1- pancreatite acuta
Gli enzimi digestivi prodotti nel pancreas diventano attivi solo dopo aver raggiunto il duodeno. La pancreatite si verifica quando, per qualche ragione, questi enzimi si attivano quando sono ancora all'interno del pancreas, causandone la digestione.
Cause di pancreatite acuta
In più del 75% dei casi, la pancreatite acuta si verifica attraverso l'abuso di alcool (leggi: EFFETTI DELL'ALCOLIDO E DELL'ALCOLISMO) o di calcoli biliari, che è bloccato all'uscita del dotto pancreatico, impedendo il drenaggio degli enzimi nel duodeno (leggi: STONE IN VESICLE E COLECISTITE).
Altre cause meno comuni di pancreatite acuta includono:
- Ipertrigliceridemia - La pancreatite può verificarsi quando i livelli di trigliceridi diventano molto alti, superando la barriera di 1000 mg / dL (leggi: QUALI SONO I TRIGLICERIDI?).
- Ipercalcemia: livelli elevati di calcio nel sangue possono anche causare pancreatite acuta. .
- Farmaci - Alcuni farmaci, come azatioprina, corticosteroidi, pentamidina, metronidazolo, clomifene, pravastatina, acido valproico, omeprazolo, losartan, tamoxifene, isoniazide, furosemide ed enalapril sono stati tutti descritti come cause di pancreatite. È anche nota la relazione tra consumo di cocaina o di marijuana e l'insorgenza di pancreatite acuta.
- L'HIV (leggi: SINTOMI DI HIV E AIDS) e altre infezioni come citomegalovirus, parotite, salmonellosi, amebiasi, toxoplasmosi, ecc. Possono anche attaccare il pancreas.
- Traumi addominali
- Malformazioni del pancreas.
- Fibrosi cistica
- Lupus eritematoso sistemico (leggi: LUPUS ERYTHEMATOSO SISTEMICO).
- Idiopatico - in alcuni casi nessun fattore può essere identificato per la pancreatite.
Sintomi di pancreatite acuta
Il sintomo universale della pancreatite acuta è il dolore addominale. Il dolore si localizza generalmente nella parte superiore dell'addome e può irradiarsi alla schiena. Di solito è un dolore innescato e aggravato dal mangiare. A differenza della colica biliare, che di solito compare anche dopo un'alimentazione e dura dalle 6 alle 8 ore, il dolore della pancreatite acuta può durare per diversi giorni (leggi: DOLORE ADDOMINALE | Cause principali). Un'altra caratteristica del dolore acuto da pancreatite è il sollievo parziale quando il paziente si piega in avanti.
Il dolore di solito si manifesta con nausea e vomito nel 90% dei casi e può essere così intenso che il paziente cerca rapidamente assistenza medica. Tuttavia, ci sono casi di pancreatite acuta con dolore non così grave, che spesso rende difficile la diagnosi, dal momento che il paziente è lento a cercare un aiuto medico.
La pancreatite alcolica acuta è più comune nelle persone che bevono cronicamente e di solito compaiono entro 24 e 72 ore dopo un episodio di consumo eccessivo di alcol.
La pancreatite acuta in oltre l'80% dei casi guarisce nel tempo e con supporto medico. In alcuni pazienti, tuttavia, può trasformarsi in un'emergenza medica. In alcuni casi più gravi, l'infiammazione può essere così intensa che si diffonde in tutto il corpo, portando il paziente a un quadro di shock circolatorio e insufficienza multiorgano.
Diagnosi di pancreatite acuta
La diagnosi di pancreatite viene solitamente effettuata con il dosaggio del sangue di due enzimi pancreatici che sono molto alti nei casi di infiammazione del pancreas: amilasi e lipasi.
La tomografia computerizzata (CT) è un importante esame complementare, non solo per aiutare nella diagnosi di casi dubbi, ma anche per valutare la presenza di complicazioni come necrosi e ascessi nel pancreas. Attraverso i reperti TC, la gravità della pancreatite da A a E è graduata in ordine alfabetico, con A è l'immagine più chiara ed E è un'immagine grave con segni di complicanze.
È possibile utilizzare la risonanza magnetica nucleare (RMN) al posto della CT (leggi: RISONANZA MAGNETICA - Rischi, controindicazioni e vantaggi). L'ecografia è molto più bassa della TC e della risonanza magnetica per valutare i problemi nel pancreas.
Trattamento di pancreatite acuta
In generale, tutti i pazienti con pancreatite acuta devono rimanere ospedalizzati. Se il caso è da lieve a moderato, la risoluzione è spontanea. Si somministrano siero di latte e il dolore è controllato.
In questo periodo iniziale, il paziente deve essere digiunato per almeno 3-7 giorni, poiché l'alimentazione stimola la produzione di enzimi pancreatici che finiscono per danneggiare ulteriormente il pancreas. Per il paziente non malnutrizione, è necessaria l'alimentazione enterale. Per fare questo, introduciamo una sonda nell'intestino tenue, facendo sì che il cibo raggiunga l'intestino solo dopo il duodeno, quindi non stimoli la produzione di enzimi pancreatici. Se anche con nutrizione enterale il paziente mostra segni di attività pancreatica, la soluzione è la nutrizione parenterale somministrata dalle vene.
Mentre il pancreas si rigenera, l'alimentazione orale può essere lentamente reintrodotta.
Se la causa della pancreatite acuta è l'ostruzione da calcoli biliari, questi devono essere rimossi chirurgicamente o endoscopicamente. Poiché la recidiva di pancreatite acuta dovuta a calcoli biliari raggiunge il 50%, la rimozione della cistifellea è più indicata, il che rende la formazione di nuove pietre un evento insolito.
Nei casi più gravi, con infezioni e / o estesa necrosi del pancreas, possono essere necessari antibiotici e interventi chirurgici per rimuovere i tessuti morti. Come già accennato, a volte il quadro è così intenso che il paziente sviluppa shock circolatorio, complicazioni renali e polmonari, che necessitano di un ricovero in terapia intensiva (leggi: CAPIRE COSA ACCADE CON I PAZIENTI IN ICU).
Pancreatite cronica
Se la pancreatite acuta è molto estesa o se il paziente presenta ripetuti episodi di pancreatite acuta, questa infiammazione intensa e ripetuta può causare danni irreversibili del tessuto pancreatico, portando a quella che noi chiamiamo pancreatite cronica.
La principale causa di pancreatite cronica è il consumo eccessivo e prolungato di alcol. Tuttavia, qualsiasi situazione che richieda immagini ripetute di pancreatite acuta può portare a danni permanenti al pancreas.
Sintomi di pancreatite cronica
Come per la pancreatite acuta, il principale sintomo della pancreatite cronica è il dolore addominale. Tuttavia, nella malattia cronica il dolore è ricorrente e non scompare dopo pochi giorni. Il paziente di solito è molto emaciato, perché si nutre male, poiché l'atto del mangiare esaspera il dolore. Il dolore di solito si manifesta dopo i pasti e dura in media 30 minuti.
Il dolore nella pancreatite cronica è solitamente meno grave rispetto alla pancreatite acuta e fino al 20% dei pazienti riferisce di avere poco o nessun dolore. Tuttavia, ci possono essere periodi di peggioramento della pancreatite cronica, specialmente se il paziente continua a bere. Il paziente può vivere più o meno bene con la sua pancreatite cronica, ma quando beve, si presenta con crisi simili a quelle della pancreatite acuta.
Man mano che la malattia progredisce, poiché vi è un danno permanente al tessuto del pancreas, inizia a diminuire progressivamente la sua capacità di produrre gli enzimi responsabili della digestione del cibo. Quindi, anche se il dolore non impedisce l'alimentazione, il paziente non può digerire il cibo per assorbirlo, perdendo peso alla fine allo stesso modo.
Quando più del 90% del tessuto pancreatico viene ferito, il paziente perde completamente la capacità di assorbire grassi alimentari, causando una diarrea grassa, chiamata steatorrea. La steatorrea è caratterizzata da feci mescolate a gocce di grasso.
Seguendo lo stesso ragionamento, il pancreas diventa anche incapace di produrre insulina e glucagone, portando il paziente a un diabete mellito (leggi: SINTOMI DEL DIABETE).
Altre complicanze della pancreatite cronica comprendono la formazione di cisti attorno al pancreas, l'ostruzione dei dotti biliari e l'ascite (leggi: CHE COS'E 'L'ASCITE?).
I pazienti con pancreatite cronica sono ad aumentato rischio di sviluppare il cancro del pancreas.
Trattamento di pancreatite cronica
Il trattamento della pancreatite cronica è finalizzato al controllo del dolore e dei sintomi dell'insufficienza pancreatica. È assolutamente necessario smettere di bere alcolici. La dieta deve essere controllata evitando cibi grassi, che sono quelli che più stimolano l'inizio del dolore.
I pazienti con sindrome da malassorbimento devono assumere integratori con enzimi pancreatici. I pazienti con diabete hanno bisogno di insulina.
Nei casi in cui il dolore non può essere alleviato con i farmaci, può essere necessario un intervento chirurgico al pancreas. In generale, non esiste una cura per la pancreatite cronica. Come già accennato, il trattamento mira a dare qualità di vita al paziente.
DICLOFENACO - Per ciò che serve, dosaggio ed effetti collaterali.
Diclofenac o diclofenac appartiene al gruppo di farmaci chiamati farmaci antinfiammatori non steroidei (FANS), che hanno proprietà analgesiche e antinfiammatorie. Questo farmaco è indicato per una serie di condizioni di origine infiammatoria, come l'artrite, dolore dovuto a traumi, infiammazione dentale, post-operatorio, ecc.

CARAMBOLA È TOSSICO PER RENE E CERVELLI
La carambola ( Averrhoa carambola ) è un frutto molto popolare in paesi con clima tropicale e subtropicale. Il suo consumo non è solo attraverso il frutto stesso o il suo succo, ma anche attraverso tè, estratti, concentrati ed erbe medicinali. Il rilascio di carambole come rimedio naturale è particolarmente problematico perché il frutto è noto per essere pericoloso per i pazienti con malattie renali e anche per le persone sane se consumato in eccesso. Non