MEMBRANOSEA NEFROPATIA - cause, sintomi e trattamento

introduzione
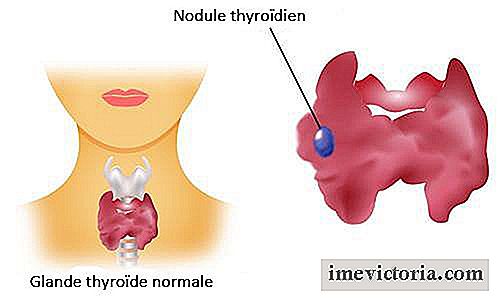
La nefropatia membranosa, chiamata anche glomerulonefrite membranosa o glomerulopatia membranosa, è una malattia di origine renale che causa lesioni ai reni microscopici, portando alla perdita di grandi quantità di proteine nelle urine e spesso allo sviluppo della sindrome nefrosica. Nei casi più gravi, questa nefropatia può portare a insufficienza renale cronica e alla necessità di emodialisi.
La nefropatia membranosa è una delle forme più comuni di malattia glomerulare, essendo più frequente nei maschi adulti di età superiore ai 30 anni. Esiste un trattamento per la glomerulopatia membranosa, ma non tutti i pazienti ne hanno bisogno, poiché la malattia progredisce benevolmente in circa il 70% dei casi.
In questo articolo cercheremo di spiegare la nefropatia membranosa con un linguaggio semplice, affrontando i seguenti punti:
- Cos'è una malattia glomerulare.
- Cos'è la sindrome nefrosica.
- Cos'è la nefropatia membranosa.
- Quali sono i tuoi sintomi.
- Quali sono le sue cause.
- Come viene fatta la diagnosi.
- Qual è il trattamento più indicato.
Cos'è una malattia glomerulare
Non c'è modo di parlare di una malattia glomerulare senza prima spiegare cos'è un glomerulo. Quindi iniziamo con le basi.
Tutti i nostri organi sono composti da unità di base di funzionamento: abbiamo i neuroni nel cervello, gli epatociti nel fegato, gli alveoli nel polmone, i miociti cardiaci nel cuore e così via. Nei reni, l'unità funzionale di base è chiamata nefrone.
Ogni rene ha circa un milione di nefroni. Queste unità microscopiche sono responsabili della filtrazione del sangue e di alcuni ormoni prodotti dai reni. Ogni nefrone è composto da un glomerulo e il suo rispettivo tubulo renale. È nei glomeruli che la membrana basale è, i veri filtri dei nostri reni. È qui che il sangue viene filtrato e le sostanze in eccesso o non necessarie vengono dirette nelle urine.
Uno dei principali segni della malattia glomerulare è la presenza di urina proteica. In situazioni normali, quasi non perdiamo proteine nelle urine perché sono troppo grandi per passare attraverso i piccoli pori della membrana basale. Tuttavia, quando si verifica una lesione della membrana basale, come accade nella nefropatia membranosa, le proteine precedentemente bloccate dal filtro e rimaste nel sangue vengono ora eliminate in modo inappropriato nelle urine. L'analogia più facile da fare per questa situazione è con un setaccio o un setaccio.
Spieghiamo che cosa è una malattia glomerulare in modo più dettagliato nel seguente articolo: CHE COSA È UN GLOMERULONEFRITE?
Cos'è la sindrome nefrosica
Quando la lesione della membrana basale del glomerulo è grave, la perdita di proteine nelle urine - chiamata proteinuria - può essere grave. Quando la clearance delle proteine nelle urine è superiore a 3.500 mg (3, 5 grammi) al giorno, diciamo che il paziente ha proteinuria nefrosica.
Questo alto livello di proteinuria provoca solitamente schiuma, urina, livelli di proteine nel sangue, edema del corpo intero e livelli elevati di colesterolo nel sangue, alterazioni che caratterizzano la sindrome nefrosica.
Spieghiamo la sindrome nefrosica e tutti i suoi sintomi nel seguente articolo: SINDROME DI NEFRÓTICA - CAUSE, SINTOMI E TRATTAMENTO.
Cos'è la nefropatia membranosa
Date le giuste introduzioni agli argomenti della glomerulopatia, della proteinuria e della sindrome nefrosica, ora possiamo iniziare a parlare specificamente della glomerulopatia membranosa.
La nefropatia membranosa è una malattia di origine glomerulare, caratterizzata da un danno alla membrana basale, con conseguente proteinuria, che può raggiungere o meno i livelli nefrosici.
Circa il 30% dei pazienti adulti con sindrome nefrosica viene diagnosticato con nefropatia membranosa. La malattia di solito si verifica negli adulti oltre i 30 anni ed è due volte più comune negli uomini che nelle donne.
L'evoluzione clinica di questa glomerulopatia è solitamente variabile, poiché ci sono dai casi con cura spontanea a quelli che non rispondono ad alcun tipo di trattamento e finiscono per perdere completamente la funzione dei loro reni. In generale, la storia naturale (cioè cosa succede se non trattata) della glomerulopatia membranosa può essere descritta come segue:
- Fino al 30% dei pazienti può avere una remissione totale della proteinuria spontaneamente entro 5 anni.
- Il 25-40% dei pazienti può avere una remissione spontanea parziale della proteinuria entro 5 anni (la proteinuria migliora ma non scompare completamente).
- L'insorgenza di malattia renale allo stadio terminale si verifica in circa il 14% dei pazienti nei primi 5 anni, il 35% in 10 anni e il 41% in 15 anni.
Pertanto, la nefropatia membranosa è una malattia di solito lievemente aggressiva, con oltre la metà dei pazienti privi di emodialisi nei primi 15 anni. Parleremo dei segni che indicano una forma più aggressiva della malattia più avanti in questo articolo.
Cause di nefropatia membranosa
La glomerulopatia membranosa può essere suddivisa in forme primarie e secondarie. La nefropatia membranosa primaria è quella che si manifesta senza che vi sia una causa. Il paziente non ha altre malattie, presentando solo questa lesione glomerulare. La nefropatia membranosa secondaria, d'altra parte, è obbligatoriamente causata da qualche altra malattia, che può variare da infezioni virali a tumori.
Cominciamo parlando della nefropatia membranosa secondaria, che è il modo più semplice per capirlo.
Cause di nefropatia membranosa secondaria
Circa il 75% dei casi di glomerulopatia membranosa è primario. Solo il 25% ha una causa identificabile. I più comuni sono:
- Lupus eritematoso sistemico.
- Epatite B.
- Epatite C.
- Cancro (principalmente polmone, colon o melanoma).
- Sifilide.
- Schistosomiasi.
- La malaria.
- Lebbra.
- Farmaci (penicillamina, antinfiammatori, sali d'oro, probenecid, captopril a dosi molto elevate, terapia con inibitori del fattore di necrosi tumorale - etanercept, infliximab o adalimumab).
È importante notare che solo una piccola percentuale di pazienti con le condizioni sopra elencate finisce per sviluppare nefropatia membranosa. La maggior parte dei pazienti con epatite B, epatite C, cancro o sifilide, ad esempio, non sviluppa mai la lesione dei glomeruli.
Nei casi secondari, il controllo della malattia di base è solitamente sufficiente per trattare la nefropatia.
Cause della nefropatia membranosa primaria
L'origine delle forme primarie è meno chiara e più complessa.
La nefropatia membranosa primaria è una malattia di origine immunologica. Tutto indica che la malattia sorge perché il sistema immunitario inizia a produrre anticorpi contro le strutture presenti nella membrana basale, causando la deposizione di complessi immuni che causano danni alla membrana di filtrazione. La nefropatia membranosa è quindi una malattia di origine autoimmune (se vuoi capire meglio che cos'è una malattia autoimmune, leggi: AUTOIMUNE DISEASES).
Recentemente, fino all'80% dei pazienti con nefropatia membranosa primaria sono stati trovati ad avere anticorpi contro i recettori fosfolipasi A2, una proteina presente nella membrana glomerulare dello zoccolo. Questo anticorpo esiste solo in pazienti con la forma primaria della malattia e può essere già sottoposto a screening attraverso esami del sangue. Più alto è il titolo del sangue, più aggressiva è la malattia.
I sintomi della glomerulopatia membranosa
I principali sintomi della nefropatia membranosa sono la perdita di proteine nelle urine. Più grave è la proteinuria, ma più intensi sono i segni e i sintomi.
L'80% dei pazienti ha una proteinuria abbastanza alta da avere la sindrome nefrosica, il gonfiore degli arti inferiori (che può evolvere in ogni corpo) e un'urina molto schiumosa i segni che sono più facili da individuare da parte del paziente. Il sangue visibile nelle urine (ematuria macroscopica) è raro, ma può accadere in alcuni casi. L'ipertensione si manifesta in circa il 30% dei casi.
Se la perdita di proteine è molto grande, di solito superiore a 10 grammi al giorno, il rischio di complicanze diventa più alto, con infezioni, principalmente polmonite, e gli eventi trombotici sono i più comuni. La trombosi venosa profonda, la trombosi venosa renale e il tromboembolismo polmonare sono molto più frequenti in questi pazienti rispetto alla popolazione generale.
L'alta proteinuria è anche correlata al rischio del paziente di sviluppare insufficienza renale cronica. Più lunga è la perdita di proteine e più è lungo, maggiore è il rischio per il paziente di insufficienza renale e di dipendenza dall'emodialisi.
Risultati di laboratorio
Nelle analisi di laboratorio, i principali risultati sono: aumento del colesterolo, bassi livelli di albumina del sangue e presenza di proteine nei test delle urine. L'ematuria microscopica, cioè il sangue nelle urine rilevabile solo attraverso l'analisi delle urine, è presente in circa il 50% dei casi.
La creatinina elevata nel sangue al basale si verifica solo in una minoranza di pazienti ma, quando presente, indica una malattia più aggressiva e una prognosi peggiore.
Segni di buona prognosi
I pazienti con proteinuria inferiore a 3, 5 grammi al giorno e con funzionalità renale normale (normale creatinina del sangue) sono quelli che presentano solitamente una malattia più lieve, con una buona prognosi e un'alta probabilità di miglioramento parziale o totale della malattia anche senza trattamento.
Segni di cattiva prognosi
La proteinuria persistentemente sopra gli 8 grammi al giorno e l'innalzamento della creatinina al basale, o nei primi mesi, sono segni di una malattia più aggressiva. Se non ci sono miglioramenti nelle condizioni dopo 6 mesi, la probabilità del paziente di sviluppare una malattia renale allo stadio terminale entro i primi 5 anni di malattia è del 75%.
* Nota: casi rari sono casi in cui il paziente muore a causa della nefropatia membranosa. Quello che di solito accade nel peggiore dei casi è che i reni del paziente smettono di funzionare e lui dipende dall'emodialisi.
Diagnosi di glomerulopatia membranosa
La nefropatia membranosa dovrebbe essere considerata in tutti i pazienti adulti con sindrome nefrosica (nei bambini, la causa più comune è solitamente un'altra malattia glomerulare, chiamata malattia da lesione minima). Il medico incaricato di condurre la ricerca e il trattamento è il nefrologo.
Storicamente, tutti i pazienti con sindrome nefrosica sono stati sottoposti a biopsia renale, in quanto questo era l'unico modo per fare la diagnosi. Tuttavia, dalla scoperta dell'anticorpo del recettore anti-fosfolipasi A2 (anti-PLA2R), la diagnosi delle forme primarie è diventata più facile e più sicura. Attualmente, il sangue viene prelevato da questo recettore prima di pensare alla biopsia. Se il paziente ha un quadro clinico compatibile, se non si sospettano cause secondarie e l'anti-PLA2R è positivo, non è più necessario portare il paziente alla biopsia.
La biopsia renale al giorno d'oggi è riservata ai casi con presentazione atipica, malattia molto aggressiva fin dall'inizio o quando si sospetta una causa secondaria.
Trattamento della nefropatia membranosa
1. Nefropatia membranosa primaria
Come con quasi tutte le malattie autoimmuni, il trattamento della nefropatia membranosa primaria viene eseguito con immunosoppressori, che sono farmaci potenti con un alto tasso di effetti collaterali. Tuttavia, poiché fino al 70% dei pazienti mostra un miglioramento parziale o totale, anche senza trattamento, non tutti i pazienti finiscono per essere candidati alla terapia immunosoppressiva. Se il nefrologo ritiene che i rischi del trattamento superino i rischi della malattia stessa, questo tipo di trattamento non è indicato.
Pertanto, i pazienti con livelli di proteinuria persistentemente bassi (cioè meno di 4 grammi al giorno per almeno 6 mesi) sono considerati a basso rischio, hanno una buona prognosi e non sono solitamente trattati con immunosoppressori.
I pazienti con proteinuria tra i 4 e gli 8 grammi al giorno, che non mostrano miglioramenti dopo 6 mesi di osservazione, sono considerati a rischio moderato e sono solitamente trattati con terapia immunosoppressiva.
I pazienti con più di 8 grammi di proteinuria al giorno o con elevata creatininemia sono considerati ad alto rischio e vengono solitamente trattati con terapia immunosoppressiva sin dall'inizio.
Terapia immunosoppressiva per glomerulopatia membranosa
La forma più comunemente utilizzata di immunosoppressione per nefropatia membranosa è il cosiddetto regime di Ponticelli modificato, che consiste nella somministrazione di corticosteroidi ad alte dosi e ciclofosfamide, somministrati alternativamente mensilmente per 6 mesi (corticosteroidi a 1, 3 e 5 mesi e ciclofosfamide ai mesi 2, 4 e 6).
Poiché uno degli effetti indesiderati più comuni della ciclofosfamide è l'infertilità, nei giovani pazienti che desiderano ancora avere figli, il trattamento può essere fatto con la ciclosporina.
Terapia non immunosoppressiva per glomerulopatia membranosa
Tutti i pazienti, a basso, medio o alto rischio, devono essere trattati con farmaci che riducano la proteinuria. Le due principali classi di farmaci per questo scopo sono:
- Inibitori degli inibitori dell'enzima di conversione dell'angiotensina (ACE) (es. Enalapril, lisinopril, ramipril, captopril e perindopril).
- Antagonisti del recettore dell'angiotensina II - ARA2 - (es: losartan, candesartan, olmesartan, valsartan e telmisartan).
Entrambe le classi sono ugualmente efficaci, senza studi che dimostrino la superiorità di uno di questi farmaci rispetto agli altri.
Se vuoi saperne di più su ACEIs e ARA 2, leggi: Ipertensione Rimedi - ACEI e ARA II.
2. Nefropatia secondaria membranosa
Nei pazienti con la forma secondaria della malattia, il trattamento è diretto verso la malattia di base. Cioè, se il paziente ha l'epatite C e sviluppa la glomerulopatia membranosa, il trattamento deve essere effettuato per l'epatite C. Se ha la sifilide, deve trattare la sifilide. Se la causa è un qualsiasi farmaco, il trattamento sarà sospeso dal farmaco.
Nella maggior parte dei casi, la nefropatia membranosa secondaria scompare quando la malattia sottostante viene controllata.
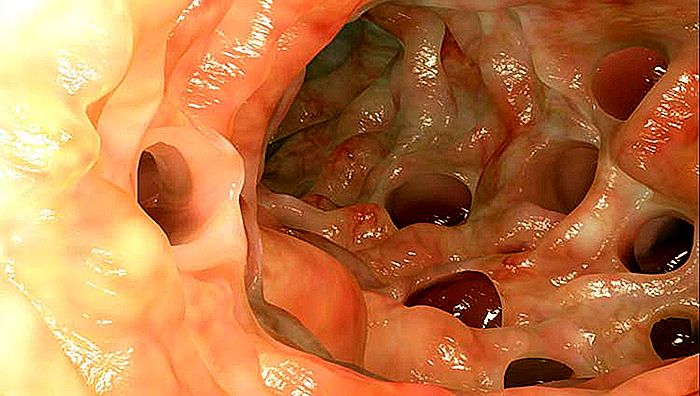
DIVERTICOLITE - sintomi, cause e trattamento
I diverticoli sono piccole tasche o buchi che si formano sulla parete del colon, di solito nelle persone di età superiore ai 60 anni. Molte persone hanno diverticoli nel colon senza presentare alcun tipo di lamentela o sintomo. I diverticoli, tuttavia, possono infettarsi, portando a un quadro chiamato diverticolite, che è comune con febbre, dolore addominale e cambiamenti nelle abitudini intestinali.
IPERTENSIONE ARTERIOSA - Sintomi, cause e trattamento
L'ipertensione può verificarsi in qualsiasi momento della vita, anche durante la gravidanza, ma è molto più comune nella popolazione adulta e negli anziani. Si stima che fino all'80% della popolazione oltre i 60 anni sia iperteso. Negli ultimi decenni, il numero di pazienti ipertesi è progressivamente aumentato, a causa di fattori quali l'aspettativa di vita più lunga, l'incidenza più elevata dell'obesità, lo stile di vita sedentario e le cattive abitudini alimentari. L'