ULTRASSOM IN GRAVIDANZA - Quando fare e cosa serve
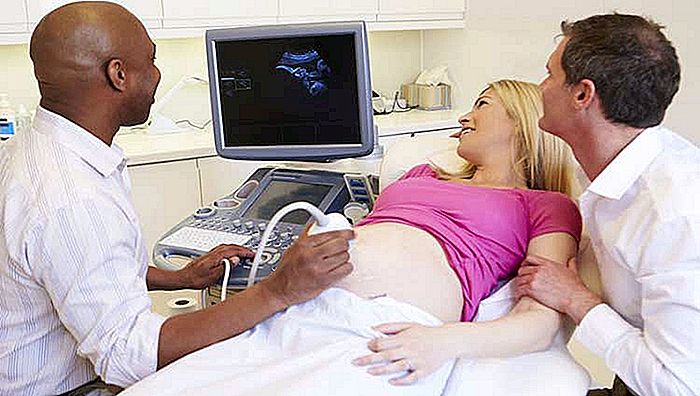

Nelle donne in gravidanza, gli esami che utilizzano radiazioni, come i raggi X e la tomografia computerizzata, dovrebbero essere evitati a causa dei rischi evidenti che portano al bambino. Pertanto, l'ecografia è l'esame di imaging di scelta per il follow-up prenatale. L'ecografia è un esame economico, senza rischi per il feto, che non provoca effetti collaterali e non ha controindicazioni.
In questo articolo faremo una breve rassegna del ruolo dell'ecografia ostetrica. I Valos affrontano argomenti quali traslucenza nucale, ecografia morfologica, stima dell'età gestazionale e ecografia 3D e 4D.
Se stai cercando informazioni su altri esami prenatali eseguiti di routine, visita il seguente link: ESEGNI IN GRAVIDANZA.
QUANDO L'ULTRASCIO OBSTETRICO DEVE ESSERE FATTO?
L'ecografia può essere eseguita ripetutamente durante la gestazione, ma non è richiesta in ogni momento. Infatti, molte società internazionali di ginecologia e ostetricia concordano sul fatto che se il paziente è sano, non ha reclami o fattori di rischio, solo una o due valutazioni ecografiche eseguite tra la decima e la tredicesima settimana e tra la sedicesima e la ventesima settimana di gestazione, sono davvero necessari durante tutta la gravidanza.
Tuttavia, poiché molti ostetrici hanno un dispositivo ad ultrasuoni nel loro ufficio, è molto comune che l'esame finisca per essere parte di molte, se non tutte, consultazioni prenatali. È bene chiarire che, quando la donna incinta sta bene, non ci sono studi che indicano i benefici per la salute della madre e del feto quando si confrontano le donne incinte che eseguivano l'ecografia seriale durante la gravidanza con donne in gravidanza che effettuavano solo una singola ecografia tra il XVI e il XX. settimana di gestazione. Pertanto, in luoghi con struttura e accesso limitato alle risorse mediche, non c'è nulla di sbagliato nel richiedere solo un singolo ultrasuono durante la gravidanza.
In luoghi con più risorse, l'ostetrico di solito esegue almeno 3 o 4 esami ecografici prenatali, suddivisi sui 3 trimestri di gestazione:
1- Nella prima o nella seconda visita prenatale, con lo scopo di confermare l'esistenza di un embrione all'interno del sacco gestazionale e della gravidanza intrauterina, visualizzando la frequenza cardiaca fetale, identificando una gravidanza gemellare precoce, stimando l'età gestazionale e valutare possibili alterazioni anatomiche del tratto ginecologico femminile, come cisti ovariche, fibromi, malformazioni dell'utero, ecc.
2- Nel secondo trimestre di gravidanza, devono essere eseguiti gli ultrasuoni, preferibilmente tra la 18 ° e la 24 ° settimana di gestazione, per valutare la formazione anatomica del feto. Questo test è chiamato ecografia morfologica (o ecografia morfologica) ed è l'ecografia più importante della gravidanza perché è in grado di rilevare malformazioni del feto.
All'inizio del 2 ° trimestre, intorno alla 12 ° settimana di gestazione, è anche molto comune eseguire un'ecografia per misurare la traslucenza nucale, che è un esame che valuta la quantità di fluido nella regione della nuca del feto. L'aumento della translucenza nucale suggerisce la possibilità di un'anomalia cromosomica, come la sindrome di Down.
3 - Nel terzo trimestre l'ecografia viene utilizzata per monitorare il tasso di crescita fetale, la posizione placentare dell'utero, la quantità di liquido amniotico, la vitalità fetale, la posizione all'interno dell'utero e la posizione del cordone ombelicale.
PRIMO BAMBINO ULTRASSOM
L'ecografia ostetrica eseguita durante le prime 12 settimane di gravidanza viene solitamente eseguita per via transvaginale. Dalla 12a settimana, la via addominale è la più indicata.
La prima ecografia della gravidanza può essere eseguita già dalla 5a settimana di gravidanza, quando è possibile visualizzare il sacco gestazionale, la prima struttura identificabile di una gravidanza. Il sacco gestazionale è solitamente visibile da 4.5 settimane di gestazione. Prima della quarta settimana è inutile fare ecografia, dal momento che non può identificare alcun segno di gestazione.

Alcuni giorni dopo l'inizio della quinta settimana di gestazione, è possibile identificare all'interno della sacca gestazionale la vescicola vitellina, una struttura che fornisce nutrienti per l'embrione. La presenza del sacco gestazionale e della vescicola vitellina nell'utero conferma l'esistenza di una gravidanza intrauterina, escludendo la possibilità di una gravidanza ectopica, anche se l'embrione non può ancora essere visualizzato (leggi: GRAVIDANZA ECOTICA).
L'embrione stesso è di solito visibile dalla sesta settimana e il battito del cuore può essere identificato tra la sesta e la settima settimana.
In generale, indichiamo che la prima ecografia viene eseguita durante la settima settimana di gravidanza, quando tutti i dati sopra menzionati saranno già disponibili all'ostetrica.
STIMA DELL'ETA 'GESTATIVA DI ULTRASSOM
Nel primo trimestre di gestazione, l'embrione umano presenta una crescita e uno sviluppo più o meno stabile e prevedibile, quindi è possibile stimare l'età gestazionale in base alle sue caratteristiche ecografiche. Dal secondo trimestre, i bambini iniziano a crescere a velocità diverse, in base alle loro caratteristiche genetiche e alle condizioni gestazionali, ed è più difficile stimare l'età gestazionale all'ecografia.
Le stime dell'età gestazionale e della probabile data di consegna (PPD) sono eseguite più accuratamente dall'ecografia ostetrica nel primo trimestre rispetto alla data dell'ultima mestruazione (DUM), specialmente nelle donne che hanno un ciclo mestruale irregolare o che non lo fanno ricorda con certezza il giorno dell'ultima mestruazione (leggi: COME CALCOLARE L'ETÀ GESTIONALE). Se il DPO calcolato dalla DUM è diverso dal DPS calcolato mediante ultrasuoni, il DMP dovrebbe essere quello utilizzato dall'ostetrico per valutare l'età gestazionale più accurata.
La dimensione del sacco gestazionale e, principalmente, una misura chiamata lunghezza della natica della testa (CCN) sono le misurazioni più utilizzate per stimare l'età gestazionale. I dati, come la presenza di un battito cardiaco, la vescicola del tuorlo e un embrione visibile all'interno dell'utero, aiutano anche nella stima dell'età gestazionale nelle gravidanze molto precoci.
Dalla 12a settimana di gravidanza, altre misurazioni possono essere utilizzate per stimare l'età gestazionale, come il diametro biparietale (DBP), la circonferenza cefalica (CC) e la lunghezza femorale (CF).
TRASLUCENZA DI NUCLEO
La valutazione della translucenza nucale (TN), che alcune persone chiamano ecografia del primo trimestre, è un esame ecografico solitamente eseguito tra l'11 e la 13a settimana di gestazione per identificare la quantità di fluido presente nella nuca del feto. Gli studi dimostrano che i feti con anomalie cromosomiche, malformazioni fetali o sindromi genetiche di solito hanno più fluido in questa regione, facendo apparire il collo più ampio.
Poiché i liquidi creano meno eco rispetto alle strutture solide, ad ultrasuoni appaiono più scuri, cioè con maggiore traslucenza o maggiore traslucenza nucale. L'esame della translucenza nucale ha valore solo se eseguito in feti con lunghezza della natica della testa tra 45 e 84 mm e meno di 14 settimane di gestazione.
I valori normali di translucenza nucale sono inferiori a 2, 5 mm. Questi valori, tuttavia, dovrebbero essere valutati in base all'età della donna incinta. Una traslucenza nucale maggiore di 2, 5 mm in una donna incinta di 22 anni è meno preoccupante dello stesso valore in una donna incinta di 40 anni. Maggiore è il valore della translucenza nucale, maggiore è la possibilità che il feto abbia cambiamenti genetici.
L'aumento della translucenza nucale può essere un indicatore di varie malattie o malformazioni genetiche, con la sindrome di Down che è la più importante. Circa il 75% dei bambini con sindrome di Down ha aumentato la traslucenza nucale.
È necessario rinforzare il fatto che l'esame della translucenza nucale è solo un esame di screening, che non serve affatto come diagnosi definitiva. Il tasso di falsi positivi è relativamente alto, attorno al 5%. Allo stesso modo, una TN normale, inferiore a 2, 5 mm, non esclude la possibilità di una malattia cromosomica, dal momento che circa il 20-25% dei feti con Down ha una TN normale.

Quando troviamo una maggiore traslucenza nucale, devono essere eseguite altre valutazioni ecografiche per ottenere più dati. In generale, l'assenza di osso nasale e flusso sanguigno alterato nel dotto venoso (comunicazione tra la vena ombelicale e la vena cava inferiore del feto) sono cambiamenti che rafforzano la possibilità di problemi genetici.
Quando lo screening per la traslucenza nucale, l'osso nasale o il dotto venoso è alterato, è necessario uno studio con esami del sangue materno (beta hCG e Plasma Protein A (PAPP-A)).
Con i dati TN e i risultati delle analisi del sangue, l'ostetrica può calcolare il rischio di malattie cromosomiche del feto. Se il valore è molto più alto del previsto per l'età, l'amniocentesi (raccolta di liquido amniotico) è solitamente indicata per la diagnosi definitiva.
IL SESSO DEL BAMBINO ALL'ULTRASSOM
Il sesso del bambino può già essere identificato dagli ultrasuoni dall'11a settimana di gestazione. A questo punto, tuttavia, il tasso di successo è solo del 70%. Il sesso del feto può essere scoperto in modo più sicuro dalla 13a settimana di gestazione.
Per saperne di più sulla diagnosi del sesso del bambino, leggi: COME CONOSCERE IL SESSO DEL BAMBINO - È un maschio o una femmina?
ULTRASSOM MORFOLOGICO
L'ecografia morfologica fetale è l'esame ecografico più importante della gravidanza. Dovrebbe essere eseguita dalla via addominale tra la 18a e la 24a settimana di gestazione. In questa fase, il feto è già formato ed è possibile identificare le malformazioni presenti con relativa facilità.
L'ecografia morfologica è la più lunga e dettagliata della gravidanza e può richiedere più di mezz'ora, dal momento che il medico deve valutare diverse strutture singolarmente. In molti casi, non è il tuo ostetrico che esegue questo esame, ma un radiologo o altro ostetrico specializzato in ecografia morfologica fetale.
Nell'ecografia morfologica è possibile confermare il sesso del bambino, controllare il cuore e le sue camere, valutare la formazione del cervello, degli organi digestivi, degli arti, del viso e di altri sistemi del feto. Doppler è usato per vedere come il sangue scorre nella placenta e nell'utero. In questa ecografia è anche possibile determinare la posizione della placenta per vedere se può ostruire l'uscita dell'utero, una condizione chiamata placenta previa.
L'ecografia morfologica serve anche a misurare la testa del bambino, il femore e la circonferenza della vita per sapere se la sua crescita è adeguata.
ULTRASSOM 3D
Gli ultrasuoni 3D hanno guadagnato popolarità negli ultimi anni a causa della maggiore nitidezza e bellezza delle immagini. Per i genitori, l'ecografia 3D è molto più interessante perché mostra l'aspetto del feto in modo molto più dettagliato. Per il medico, tuttavia, nella maggior parte dei casi, non vi è alcuna indicazione per la sua realizzazione, dal momento che l'ecografia 3D aggiunge poco all'ecografia 2D comune.
In alcuni casi di sospetta anomalia del tubo neurale o neurale osservata sugli ultrasuoni comuni, l'ecografia 3D sembra presentare difetti con un grado leggermente maggiore di nitidezza. In situazioni esterne come questa, ci sono alcuni casi in cui l'ecografia 3D è davvero utile.
L'ecografia 4D è solo un'ecografia 3D vista in tempo reale, in grado di mostrare i movimenti del feto e delle sue strutture interne, come il cuore. Può essere registrato come un video, il che lo rende ancora più attraente per i genitori.

TRICOMONÍASE - Sintomi, trasmissione e trattamento
introduzione La tricomoniasi è una malattia a trasmissione sessuale (STD) causata dal protozoo Trichomonas vaginalis . È la più comune malattia sessualmente trasmessa non virale al mondo, che colpisce circa 170 milioni di persone. Nelle donne, la tricomoniasi è una delle principali cause di vaginite (infezione della vagina), che spesso porta a disturbi come perdite vaginali maleodoranti, prurito ai genitali e minzione dolorosa. D&
Il rene è un organo situato nella porzione posteriore dell'addome, parallelo alla colonna vertebrale. Molti di noi hanno due reni, uno su ciascun lato della colonna vertebrale, ma ci sono persone nate con una sola. I reni sono organi essenziali per la vita, essendo responsabili di diverse funzioni, tra cui la filtrazione del sangue, il controllo dei livelli di elettroliti (sodio, potassio, calcio, fosforo, magnesio .