MELANOMA MALIGNO - Sintomi, cause e trattamento.

Il cancro della pelle è il più comune tumore maligno negli esseri umani. In Brasile, il cancro della pelle rappresenta circa il 25% di tutte le neoplasie maligne. Ci sono fondamentalmente tre principali gruppi di cancro della pelle:
1. Carcinoma a cellule basali (BCC).
2. Carcinoma spinocellulare (SCC).
3. Melanoma maligno .
La radiazione ultravioletta è principalmente responsabile dello sviluppo del cancro della pelle. Oltre ai raggi del sole, questa radiazione si trova anche nelle cabine abbronzanti. L'effetto della radiazione ultravioletta sulla pelle è cumulativo, cioè anche dopo la sospensione dell'esposizione al sole, i cambiamenti della pelle possono ancora manifestarsi anni dopo.
In questo testo parleremo specificamente del melanoma, il tipo più grave di cancro della pelle. Se vuoi informazioni sul carcinoma a cellule basali, leggi: CARCINOMA BASOCELLULARE | Cancro della pelle
Qual è il melanoma maligno?
La melanina è un pigmento prodotto dai melanociti, responsabile del colore della pelle, degli occhi e dei capelli. Quando siamo esposti al sole, i melanociti vengono stimolati a produrre più pigmento, rendendo la pelle più scura.
Il melanoma è il tumore maligno che ha origine nei melanociti, le cellule della pelle responsabili della produzione di melanina. I melanociti si trovano principalmente nella pelle, ma sono anche presenti negli occhi, nel tratto gastrointestinale, nelle meningi e nelle mucose orali e genitali. Ciò significa che, sebbene la stragrande maggioranza dei melanomi sia costituita da tumori della pelle, a volte può comparire negli occhi e nell'intestino, ad esempio.
Il melanoma è responsabile solo del 4% di tutti i tumori della pelle, tuttavia è il più grave e aggressivo, poiché provoca metastasi con grande facilità. Sebbene non sia il tipo più comune, circa 3/4 delle morti per cancro della pelle sono causate dal melanoma.
Cause e fattori di rischio per il melanoma
Meno melanina ha una persona sulla pelle, cioè più chiara è la melanina, minore è la protezione contro gli effetti nocivi della radiazione solare. Le persone con la pelle dai capelli rossi, bionde, dagli occhi chiari o lentigginose sono le più probabilità di sviluppare il melanoma. Quelle persone che bruciano sempre al sole e quasi mai si abbronzano sono anche a maggior rischio. Un altro segno di vulnerabilità è la presenza di diverse pinte o segnali scuri sulla pelle (chiamati in medicina del nevo). Le persone con più di 50 pinte per corpo sono più sensibili al melanoma.
L'esposizione al sole è il principale fattore di rischio per qualsiasi tumore della pelle, compreso il melanoma. Il tempo standard e cumulativo di esposizione al sole per tutta la vita è associato al tipo di cancro della pelle che una persona può sviluppare. I tumori della pelle non melanoma si verificano in persone con un'elevata esposizione al sole per tutta la vita, che si manifestano principalmente sulle zone cutanee più esposte, come viso, mani e avambraccio. D'altra parte, il melanoma tende ad apparire in persone con un'esposizione al sole meno frequente ma ad alta intensità, come quelle con pelle più chiara che durante le vacanze finiscono con il prendere troppo sole, diventando dolorose e estese scottature. Queste esposizioni sporadiche ma intense sono più pericolose quando si verificano durante l'infanzia e l'adolescenza. Gli individui con più di cinque episodi di eccessiva esposizione al sole con ustioni significative hanno fino al doppio delle probabilità di sviluppare il melanoma in età avanzata.
Altri fattori di rischio per il melanoma:
- Concia artificiale: proprio come l'esposizione al sole naturale, l'abbronzatura artificiale attraverso le camere a luce ultravioletta aumenta il rischio di melanoma fino al 75%, specialmente se usato prima dei 35 anni.
- Storia familiare: se un parente del tuo primo grado (figli, fratelli o genitori) ha mai avuto il melanoma, significa che anche tu sei geneticamente più propenso ad averlo.
- Immunosoppressione: le persone con un sistema immunitario indebolito (pazienti con AIDS, trapiantati o sottoposti a chemioterapia, per esempio) sono a maggior rischio di sviluppare melanoma.
- Vivere ai tropici: le persone che vivono vicino all'Equatore, specialmente se hanno la pelle chiara, sono a maggior rischio di sviluppare melanoma. Per i neri e gli ispanici questo fattore non è così importante.
- Endometriosi (leggi: ENDOMETRIOSIS | Sintomi e trattamento): Non è chiaro il motivo, ma le donne con una storia di endometriosi sono ad aumentato rischio di cancro della pelle simile al melanoma.
- Sindrome di PARKINSON Sintomi e trattamento: i pazienti con malattia di Parkinson hanno anche una maggiore incidenza di melanoma. La causa è sconosciuta
Prevenzione del melanoma
Poiché almeno i 2/3 dei casi di melanoma sono causati da un'eccessiva esposizione al sole, la misura preventiva primaria contro il cancro della pelle è, naturalmente, la riduzione dell'esposizione al sole.
Raccomandazioni sull'esposizione al sole e sui raggi ultravioletti:
- Non prendere il sole finché non ti scotti il sole.
- Non abbronzarti
- Utilizzare la protezione solare, almeno il fattore 30, idealmente il fattore 50. Rafforzare l'applicazione ogni due ore (leggi: PROTEZIONE SOLARE | Come proteggersi dal sole).
- L'uso della protezione solare non rende superfluo evitare l'esposizione prolungata al sole.
- Non lesinare sulla crema solare. La maggior parte delle persone, per rendere la confezione più duratura, finisce per non utilizzare la quantità di protezione solare necessaria per una corretta protezione della pelle.
- Indossare occhiali da sole con protezione UV.
- Evitare l'esposizione al sole dalle 10:00 alle 16:00.
- Diminuisci la frequenza con cui fai il bagno al sole.
- Indossa un cappello quando passi troppo tempo al sole.
- Quando si lavora all'aperto, indossare abiti leggeri ma coprire le gambe e le braccia.
I sintomi del melanoma

Il melanoma può comparire in qualsiasi area del corpo, ma di solito appare in aree dove c'è stata un'esposizione al sole intensa come schiena, braccia, gambe e viso. Il melanoma può anche verificarsi in zone con poca esposizione al sole, come piante dei piedi, palme e sotto le unghie. Poiché i melanociti esistono anche in altre parti del corpo, il melanoma può presentarsi meno frequentemente negli occhi, nell'intestino e nel tratto genitale, per esempio.
Il primo sintomo del melanoma è solitamente l'apparizione di una nuova macchia scura sulla pelle, o il cambiamento delle caratteristiche di un vecchio perno (nevus).
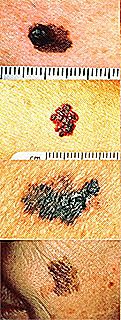
L'American Society of Dermatology ha sviluppato una guida chiamata ABCDE per guidare medici e pazienti non dermatologi a identificare le lesioni sospette. Questa guida dice che i melanomi hanno le seguenti caratteristiche:
A- Asimmetria : le pinte comuni hanno solitamente forme simmetriche, generalmente ovali o arrotondate. Il melanoma è solitamente asimmetrico.
B - Bordi : i melanomi hanno bordi irregolari e sono confusi con la pelle normale. Gli spot hanno sempre bordi regolari e ben definiti.
C - Colore : i melanomi di solito presentano variazioni di colore all'interno della stessa lesione, presentando alcune aree con colorazione diversa o più intensa.
D- Diametro : i punti comuni di solito non crescono oltre il diametro di 6 mm (0, 6 cm). I melanomi possono iniziare in piccolo, ma le lesioni oltre i 6 mm sono caratteristiche di questo tipo di cancro della pelle.
E - Evolution: i punti che cambiano forma, colore o dimensione nel tempo sono sempre considerati lesioni passive di cancro della pelle. Se un colorante inizia a sanguinare, ulcera o prurito, dovrebbe anche essere considerato sospetto.
È importante notare che la maggior parte dei brufoli (nevo) non subiscono la trasformazione per il melanoma, proprio come la maggior parte dei casi di melanoma non derivano da queste lesioni.
Il melanoma è solitamente una lesione piatta. Quando inizia a trasformarsi in una lesione elevata sulla pelle, è anche un segno che sta crescendo in profondità. La profondità raggiunta e lo spessore della lesione sono i parametri che definiscono la probabilità di invasione e metastasi dei tessuti profondi.
Diagnosi di melanoma
La diagnosi inizia all'esame clinico della lesione sospetta. I medici esperti possono fare la diagnosi di alcuni casi solo con l'esame obiettivo. Tuttavia, la diagnosi di certezza è fatta solo con la biopsia della lesione.
Una volta che la biopsia conferma l'esistenza del melanoma, il passo successivo è sapere se la lesione è localizzata o si è già diffusa in tutto il corpo. Per questo, la biopsia dei linfonodi intorno alla lesione può essere necessaria per i segni di metastasi. Più profondo è il melanoma, maggiore è il rischio di malattia disseminata.
Trattamento del melanoma
Il trattamento dipende dal grado di evoluzione del cancro della pelle, tuttavia, in tutti i casi è indicata la rimozione chirurgica dell'intera lesione. Nei melanomi molto precoci, la rimozione chirurgica è sufficiente per la cura. Se la lesione è più avanzata, possono essere necessari chemioterapia e radioterapia.
Alcuni pazienti possono essere trattati con immunoterapia, che consiste nella somministrazione di farmaci che rafforzano il nostro sistema immunitario, aiutandolo a combattere le cellule tumorali. Un esempio di un farmaco usato in immunoterapia è l'interleuchina-2. Questo trattamento ha frequenti effetti collaterali e non tutti i pazienti possono tollerarlo.

Quali sono gli antibiotici ammessi in gravidanza?
Le donne incinte possono prendere antibiotici? Ci sono antibiotici sicuri durante la gravidanza? Cosa fare quando la donna incinta ha un'infezione e ha bisogno di cure? Con l'aumento della prevalenza delle malattie croniche e l'espansione dell'arsenale di antibiotici per il trattamento delle infezioni, è sempre più comune usare droghe durante la gravidanza.
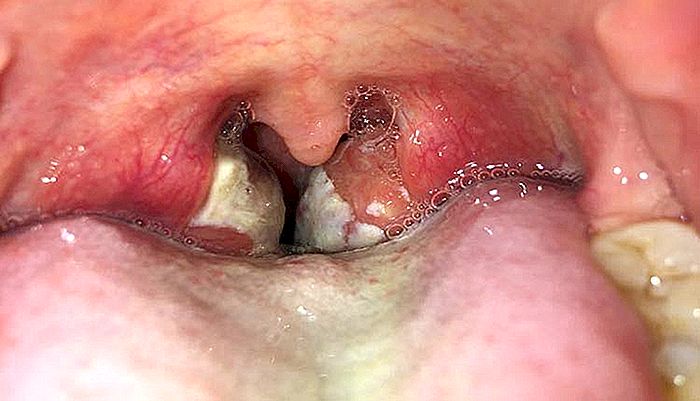
Faringite streptococcica - sintomi, diagnosi e trattamento
Mal di gola è un sintomo molto scomodo, che di solito si verifica in adulti e bambini. In generale, il mal di gola è causato da un'infiammazione delle tonsille o della faringe, che chiamiamo rispettivamente tonsillite e faringite. Quando entrambi sono infiammati, situazione molto comune, diciamo che il paziente ha una faringotonsillite.