Verruche comuni e verruche genitali
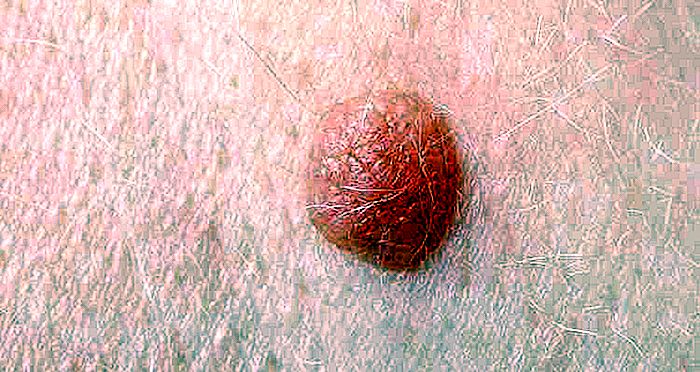

Le verruche sono piccoli tumori benigni che appaiono sulla pelle causati dall'infezione da virus del papilloma umano (HPV), lo stesso virus che di solito causa il cancro della cervice, dell'ano o del pene. Sebbene siano causati dallo stesso tipo di virus, le verruche e i tumori negli organi sessuali di solito hanno origine in sottotipi distinti di HPV.
Ci sono più di 150 sottotipi di HPV che è un virus che infetta principalmente l'epitelio della pelle e delle mucose. Ogni sottotipo di virus ha tropismo (attrazione) su un'area del corpo. Ad esempio, HPV-2 e HPV-4 sono associati a verruche cutanee comuni, HPV-1 a verruche che attaccano le piante dei piedi e HPV-6 e HPV-11 di solito infettano la regione dell'ano e dei genitali.
Le verruche sono più comuni nei bambini, negli adolescenti e nei giovani adulti.
È importante sapere che una persona con verruche comuni non trasmette l'HPV attraverso rapporti sessuali o è a rischio di sviluppare il cancro cervicale. L'infezione è limitata a quella zona della pelle. Una verruca in mano significa un'infezione da HPV limitata a mano.
La verruca comune della pelle è una malattia benigna, non provoca il cancro e di solito scompare spontaneamente nel tempo. L'insorgenza del cancro è solitamente correlata a pochi sottotipi di HPV, a infezioni genitali e alla presenza di immunosoppressione.
Le verruche genitali, chiamate anche condilomi, sono altamente contagiose per via sessuale, sia essa orale, vaginale o anale. La contaminazione delle mucose dell'ano e dei genitali da parte dell'HPV comporta un rischio maggiore di sviluppare il cancro del pene, dell'ano e della cervice, specialmente se sono causati dai sottotipi 6, 11, 16, 18, 31 o 35.
Non tutti i sottotipi di HPV causano le verruche e l'insorgenza del cancro non è legata alla loro presenza. I sottotipi HPV-6 e HPV-11, che rappresentano oltre il 90% delle verruche genitali, hanno un basso potenziale di trasformazione in cancro rispetto ai sottotipi HPV-16 e HPV-18, che causano verruche meno frequentemente ma presentano un rischio elevato cancro della cervice. Tuttavia, è molto comune per le donne che hanno le verruche genitali di avere anche lesioni pre-maligne nella cervice.
Parliamo poi di uno in particolare sulle verruche comuni e condilomi genitali (condilomi).
In questo testo affronteremo solo le verruche comuni e le verruche genitali. Se stai cercando informazioni su HPV e sul cancro del collo dell'utero, leggi: HPV | CANCRO COLONNA CANCRO | Sintomi e vaccino
Verruche comuni
Gli HPV che infettano la pelle sono generalmente contratti quando ci sono lesioni come tagli e graffi che consentono al virus di entrare nel corpo. La trasmissione avviene da pelle a pelle, ma può anche avvenire attraverso oggetti come asciugamani e indumenti. Il virus può anche contaminare altre aree del proprio corpo del paziente. Le persone con malattie della pelle o ferite sono a maggior rischio di essere contaminate.
Dalla contaminazione da HPV fino all'apparizione della verruca ci può essere un intervallo fino a 6 mesi.
Ogni corpo reagisce all'infezione da HPV in modo diverso, il che significa che non tutti coloro che sono infettati dal virus sviluppano le verruche. Più debole è il sistema immunitario, maggiore è il rischio di averli, questo include pazienti sottoposti a trapianto e pazienti con HIV (leggi: SINTOMI DI HIV E AIDS). In effetti, si stima che fino all'80% della popolazione sarà infettata da HPV a un certo punto della vita, ma solo il 5% di essi svilupperà verruche.

Le verruche di solito appaiono più spesso su mani, piedi, ginocchia, gomiti e viso, ma qualsiasi regione del corpo può essere colpita. La verruca può essere singola o multipla e presentare vari aspetti, che variano per dimensioni, colore e forma.
Trattamento delle verruche comuni
Poiché l'HPV è limitato alla regione della verruca, la maggior parte dei trattamenti attuali non sono mirati ad attaccare il virus stesso, ma piuttosto a distruggere la regione della pelle infetta, cercando di preservare la parte sana intorno.
Prima di sottoporsi a un trattamento, è importante sapere che 2/3 delle verruche guariscono spontaneamente entro due anni.
Ci sono diverse opzioni per il trattamento delle verruche, alcune più efficaci, altre meno dolorose e altre più lente. Il trattamento delle verruche comuni è diverso da quello delle verruche genitali, sebbene alcune sostanze utilizzate siano le stesse.
L'uso dell'azoto liquido è abbastanza efficace, ma tende ad essere un po 'doloroso e i bambini tendono a non tollerarlo. Il trattamento deve essere ripetuto un paio di volte e dura in media 3 mesi. Poiché può causare uno sbiancamento della pelle trattata, dovrebbe essere ben discusso se il paziente ha la pelle scura.
L'acido salicilico è un'opzione meno dolorosa e ha un tasso di successo di circa il 70%. Altre opzioni includono la sostanza a base di cytarin, l'acido bicloroacetico, la tretinoina, il 5-fluorouracile o l'escissione chirurgica della lesione.
Imiquimod è una sostanza che sembra agire in modo diverso, stimolando il sistema immunitario a distruggere l'HPV. Di solito è usato in combinazione con una delle opzioni di trattamento sopra descritte
Se hai una verruca e vuoi rimuoverla, cerca un dermatologo e discuti le opzioni più appropriate per il tuo caso.
Verruca genitale (condiloma)
Le verruche anali e genitali sono chiamate condilomi acuminati. Popolarmente queste verruche genitali sono conosciute come Gallic Crest.
L'HPV genitale è una malattia sessualmente trasmissibile e, come già spiegato, l'aspetto della verruca dipende dal sottotipo HPV infetto.
Infezione genitale da HPV, con o senza condiloma, è la più comune malattia a trasmissione sessuale (STD) nel mondo, essendo più comune di gonorrea e clamidia (leggi: Sintomi e trattamento), che la sifilide (leggi : SYPHILIS | SINTOMI E TRATTAMENTO - MD.Saúde) e herpes genitale (leggi: HERPES LABIAL | HERPES GENITAL | Sintomi e trattamento).
Come ogni STD, il suo principale fattore di rischio è la pratica del sesso senza preservativo, specialmente se è con diversi partner. Il preservativo riduce il rischio di infezione, ma nel caso specifico di HPV, la sua efficacia sembra essere intorno al 70%, molto al di sotto di quelle di altre malattie sessualmente trasmissibili (leggi: "Tutto ciò che devi sapere"). Ancora una volta, è importante ricordare che una persona può essere infettata dall'HPV anche se non ha verruche visibili. Il partner contaminato può o meno sviluppare condilomi.
Il condilomi acuminato può richiedere fino a 8 mesi per svilupparsi dopo la trasmissione sessuale. Il condiloma anale di solito si verifica nelle persone che hanno rapporti anali, ma soprattutto nelle donne, non indica necessariamente che il paziente abbia avuto rapporti sessuali attraverso la via anale.
Nelle donne, le lesioni genitali da HPV di solito colpiscono la vulva, la cervice, la vagina, il perineo e l'ano. La presenza di condilomi in qualsiasi area della regione genitale è un fattore di rischio per lo sviluppo del cancro cervicale.
Negli uomini le lesioni da HPV di solito compaiono sul pene, vicino al glande. Altri punti possibili sono lo scroto e l'ano, quest'ultimo principalmente, ma non esclusivamente, dopo una relazione omosessuale.
La prevalenza di condilomi acuminati è maggiore nei pazienti con immunosoppressione, specialmente in quelli con HIV (AIDS).
Le verruche genitali sono solitamente asintomatiche, causando solo disagio estetico nel caso di condilomi grandi e visibili. A volte la verruca è così piccola che il paziente non se ne accorge nemmeno. In alcuni casi, tuttavia, possono esserci lamentele di prurito, dolore, bruciore, sanguinamento e, nelle donne, perdite vaginali.
Le infezioni genitali da HPV sono correlate ad un aumentato rischio di tumori anali, penieni, vaginali e cervicali.
Trattamento delle verruche genitali (condilomi acuminati)
Tra le sostanze più comunemente usate sono l'azoto liquido, la podofillina, l'imiquimod, l'acido tricloroacetico o l'acido blicoroacetico. In condiloomi di grandi dimensioni, è spesso richiesta l'escissione chirurgica o laser.
Vaccino HPV
Il vaccino HPV ha lo scopo di prevenire il cancro cervicale. Esistono due vaccini contro l'HPV: uno include i sottotipi 6, 11, 16 e 18 e un altro 45 e 31. Pertanto, il vaccino include i principali ma non tutti i sottotipi correlati al cancro cervicale. Pertanto, la vaccinazione non elimina la necessità di screening annuale perché non elimina il rischio di cancro del 100%.
Sebbene l'obiettivo primario sia la prevenzione contro il cancro del collo dell'utero, la presenza di sottotipi HSV-6 e HSV-11 nel vaccino aiuta anche a prevenire il condiloma acuminato.
In particolare, parliamo del vaccino HPV in un articolo a parte, a cui è possibile accedere tramite il seguente link: HPV VACCINE | Efficacia, effetti e indicazioni.
DIFFERENZE TRA PNEUMONIA E TUBERCOLOSI
Nella maggior parte dei casi, non è difficile distinguere tra polmonite e tubercolosi polmonare. Tuttavia, in pazienti anziani, diabetici, insufficienza renale cronica, pazienti con fegato o pazienti con HIV, le caratteristiche cliniche e radiologiche di entrambi la polmonite e la tubercolosi possono essere atipiche, rendendo difficile stabilire una diagnosi corretta.
FRIEIRA - PIEDE ATLETA - Cause, sintomi e rimedi
→ Cos'è il chilblain: il chilblain è un'infezione causata dai funghi Trichophyton mentagrophytes o Trichophyton rubrum , che attacca preferenzialmente le piante dei piedi e gli spazi tra le dita. Conosciuto anche come tinea pedis o piede d'atleta, il chilblain è la micosi più comune della pelle nel mondo. → Co