ASMA - sintomi, diagnosi e trattamento


L'asma bronchiale è una malattia respiratoria molto comune causata da un'infiammazione delle piccole vie aeree dei polmoni, chiamate bronchioli.
Il processo infiammatorio porta a formazione di edema, aumento della produzione di muco e spasmo dell'albero respiratorio, rendendo difficile il passaggio dell'aria attraverso i polmoni. Questo processo è chiamato broncospasmo ed è caratterizzato da difficoltà respiratorie, respiro sibilante, tosse e sensazione di oppressione al petto.
In questo articolo spiegheremo l'asma, affrontando le sue cause, sintomi, diagnosi e opzioni di trattamento.
Cos'è l'asma
Per spiegare che cos'è l'asma e come si presenta, dobbiamo prima analizzare alcuni aspetti fondamentali dell'anatomia delle vie aeree.
Quando inspiriamo, l'aria entra nella narice (o bocca), passa attraverso la laringe e raggiunge la trachea, un tubo di gauge che dà origine al tratto respiratorio inferiore. La trachea si biforca formando i bronchi principali, ognuno andando verso uno dei polmoni. Mentre avanzano nei polmoni, i bronchi si ramificano in segmenti sempre più piccoli, chiamati bronchioli, che a loro volta terminano negli alveoli, una struttura in cui si verifica l'ossigenazione del sangue. I bronchioli terminali sono condotti d'aria talmente piccoli da avere un diametro di soli 0, 5 millimetri.
Per ragioni non ancora ben comprese, i pazienti con asma sviluppano un processo infiammatorio cronico nelle loro piccole vie aeree. Questa infiammazione rende la persona asmatica con un polmone estremamente sensibile. Semplici stimoli ambientali, come l'esposizione a pollini, fumo, polvere, freddo, ecc., Che sono facilmente tollerati dai polmoni di persone sane, di solito provocano un'intensa reazione allergica nei polmoni dei pazienti con asma. Questa reazione esacerbata porta alla formazione di edema nei bronchioli, eccessiva produzione di muco e spasmi nei muscoli bronchiali (broncospasmo), fattori che causano una forte riduzione del calibro delle vie aeree, rendendo difficile il passaggio dell'aria.
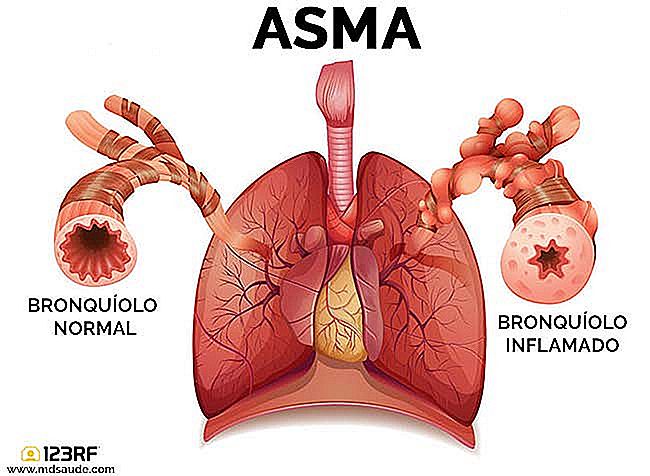
L'individuo con un attacco d'asma ha difficoltà a respirare, ma una difficoltà ancora maggiore nell'espirare, causando l'intrappolamento di parte dell'aria all'interno degli alveoli, causando un'iperinflazione dei polmoni.
Fortunatamente, questa ostruzione causata dalla riduzione del calibro delle vie aeree è un processo reversibile, una caratteristica essenziale che distingue l'asma dalla bronchite cronica e dall'enfisema polmonare, malattie note come BPCO (broncopneumopatia cronica ostruttiva).
L'asma è una malattia che può scomparire o mostrare grandi miglioramenti nell'adolescenza. In alcuni casi, scompare e ritorna anni dopo nella vita adulta; in altri, se ne va e non ritorna mai più. Ci sono anche pazienti che svilupperanno l'asma per la prima volta solo nella vita adulta, alcuni solo nella terza età.
Sintomi di asma
L'asma è una malattia che può verificarsi a qualsiasi età, ma è più comune nei bambini. Nel 75% dei casi, si manifesta prima dei 7 anni. Si stima che la malattia colpisca circa il 10% della popolazione pediatrica e il 5% degli adulti.
I più comuni segni e sintomi di asma sono mancanza di respiro, broncospasmo (caratterizzato da respiro sibilante durante la respirazione) e tosse. Molti pazienti lamentano anche di sentirsi pesante o stretto al petto. Una caratteristica tipica dell'asma è il peggioramento dei sintomi durante la notte.
L'asma di solito si manifesta in attacchi, che vanno e vengono, e sono innescati da alcuni fattori noti, come virus respiratori, fumo, freddo, polvere, peli di animali, ecc. Quando fuori da convulsioni, il paziente di solito non ha sintomi, ma in genere è presente un certo grado di broncospasmo, specialmente nei pazienti con forme più gravi di asma. In generale, queste persone si adattano a questa leggera diminuzione del calibro delle loro vie aeree e non segnalano lamentele durante la loro vita quotidiana a meno che non debbano fare uno sforzo.
L'asma è solitamente classificata come intermittente, persistente lieve, persistente moderata o persistente grave. Clinicamente, ogni classe ha solitamente le seguenti caratteristiche:
1. Asma intermittente
Gli attacchi di asma si verificano meno di 2 giorni alla settimana, il paziente si sveglia meno di 2 notti al mese con convulsioni, la pompa broncodilatatore è necessaria solo in meno di 2 giorni a settimana e l'asma di solito non influenza le attività di giorno in giorno.
2. Asma lieve persistente
Gli attacchi di asma si verificano più spesso di 2 giorni a settimana (ma non tutti i giorni), il paziente si sveglia almeno 3 o 4 notti al mese con convulsioni, la pompa broncodilatatore è necessaria più di 2 giorni a settimana ( ma non tutti i giorni e non più di una volta al giorno) e l'asma può causare lievi limitazioni nelle attività quotidiane.
3. Asma persistente moderato
Gli attacchi di asma si verificano ogni giorno, il paziente si sveglia più di una volta alla settimana con convulsioni, le pompe broncodilatatori sono necessarie ogni giorno e l'asma può causare limitazioni nelle attività quotidiane.
4. Asma grave persistente
Gli attacchi di asma si verificano ogni giorno, più di una volta al giorno, il paziente si sveglia ogni notte con convulsioni, le pompe broncodilatatori sono necessarie più volte al giorno e l'asma può causare gravi limitazioni nelle attività quotidiane.
I test respiratori, che verranno spiegati in seguito, sono anche usati per aiutare nella valutazione della gravità dell'asma.
Segni di gravità di una crisi di asma
Alcuni pazienti oltre a presentare asma persistente da moderata a severa possono anche presentare gravi attacchi acuti di asma, che richiedono un pronto intervento medico. I segni di gravità di una crisi asmatica includono:
- Grande sforzo per respirare.
- Labbra violacee o bluastre.
- Crisi d'ansia
- Difficoltà a parlare
- Sudorazione intensa
- Uso chiaro dei muscoli toracico, addominale o del collo durante la respirazione.
- Consapevolezza ridotta o confusione mentale.
Cause e cause scatenanti dell'asma
Non sappiamo esattamente cosa induca un individuo a sviluppare l'asma. Sappiamo, tuttavia, che esiste un forte fattore genetico, poiché la malattia di solito colpisce diversi membri della stessa famiglia. Se un genitore soffre di asma, il rischio del bambino di avere la malattia è del 25%. Se il padre e la madre sono asmatici, il rischio sale a circa il 50%.
La relazione con i processi allergici è anche molto chiara, essendo molto comune l'associazione di asma con altre allergie, come dermatite atopica, rinite allergica, orticaria, ecc.
Pazienti obesi, fumatori, fumatori passivi, persone le cui madri fumavano durante la gravidanza, bambini con basso peso alla nascita, persone esposte al fumo, pazienti con reflusso gastroesofageo, lavoratori esposti a determinate sostanze chimiche o contatto con pesticidi aumentano anche il rischio di un individuo sviluppa asma bronchiale.
Fattori che attivano l'attacco d'asma
Nei pazienti con asma, gli attacchi di asma sono solitamente innescati da fattori noti, che dovrebbero essere evitati quando possibile. Nella grande maggioranza dei casi, i fattori predisponenti sono sostanze aspirate nell'aria. Tra i più comuni trigger di attacchi di asma sono:
- Fumo.
- Le sigarette.
- Inquinamento atmosferico
- Polline.
- Polvere.
- Da animali domestici
- Muffa.
- Infezioni virali o batteriche delle vie respiratorie.
- Forte odore di sostanze chimiche (vernice, profumo, cherosene, ecc.)
- Aria fredda
- Acari.
- Ambienti con scarafaggi.
- Allergia a determinati alimenti (uova, latte, arachidi, soia, frutti di mare, coloranti, ecc.).
- Farmaci (aspirina, anti-infiammatori e beta-bloccanti).
Per ulteriori dettagli sui fattori scatenanti per gli attacchi di asma, leggere il seguente articolo: COME EVITARE LE CRISI DI ASMA.
Asma indotta da esercizio
Alcune persone sviluppano attacchi di asma dopo aver praticato attività fisica. Il nome asma indotto dall'esercizio fisico non è il più appropriato perché può portare alla falsa comprensione che l'esercizio fisico può causare l'asma. Infatti, l'attività fisica può scatenare un attacco d'asma in un paziente asmatico in precedenza. Pertanto, il termine più corretto è il broncospasmo indotto dall'esercizio fisico.
Nella maggior parte dei casi, la pratica dello sforzo fisico aggrava un asma esistente e sintomatico. Tuttavia, ci sono casi in cui il paziente presenta solo attacchi di asma dopo l'attività fisica. Lo sforzo è l'unico innesco che scatena il broncospasmo.
Le convulsioni da broncospasmo compaiono solitamente da 10 a 15 minuti dopo l'inizio dell'attività da moderata a severa. In generale, i sintomi scompaiono dopo un riposo di 30 minuti. Le attività fisiche in ambienti freddi aumentano il rischio di asma indotto dall'esercizio fisico.
L'uso di broncodilatatori 10 minuti prima dell'attività fisica aiuta a prevenire il broncospasmo e impedisce al paziente di diventare sedentario.
Diagnosi di asma
L'indagine di un paziente sospettato di asma è principalmente focalizzata sulla valutazione dei sintomi e dei test che valutano la funzionalità polmonare. Altri test, tra cui radiografie del torace, analisi del sangue e test allergologici, sono utili in pazienti selezionati, ma non possono da soli stabilire o rifiutare la diagnosi di asma.
Nei bambini, soprattutto i più giovani, l'asma può essere difficile da diagnosticare perché molte altre malattie delle vie respiratorie possono causare sintomi simili e i test che verranno descritti di seguito non sono di solito adatti ai bambini.
Nel piccolo, quindi, il pediatra può scegliere di indicare un test terapeutico se vi è il sospetto di asma. Se i sintomi migliorano con il trattamento per l'asma, il più probabile è che il bambino abbia effettivamente l'asma.
spirometria
La spirometria è un esame fatto per valutare quanto bene funzionano i tuoi polmoni. Il test è molto semplice. Per fare ciò, è necessario riempire bene i polmoni e quindi soffiare il più rapidamente possibile nel buccale collegato a un computer. Lo spirometro misura due misure:
1- il volume d'aria che puoi espirare nel primo secondo di espirazione, chiamato volume espiratorio forzato nel primo secondo o FEV1;
2- La quantità totale di aria che puoi espirare, chiamata capacità vitale forzata o FVC.
Per una lettura più affidabile, il medico potrebbe chiederti di far saltare lo spirometro più di una volta. Una volta che il medico valuta che il test è stato eseguito in modo soddisfacente, confronta i risultati con i valori di riferimento, che sono i valori medi ottenuti da persone della stessa età, sesso e altezza. In questo modo è possibile valutare se vi sono segni di ostruzione delle vie aeree.
Dopo questo, il medico ripeterà il test dopo aver somministrato, attraverso un inalatore (la famosa bomba d'asma), un farmaco broncodilatatore, usato per dilatare le vie aeree dei polmoni. I pazienti con asma di solito presentano un miglioramento significativo dei risultati della spirometria dopo l'uso di broncodilatatore, un risultato che non viene osservato, ad esempio, nei pazienti con bronchite cronica (BPCO).
Picco flusso espiratorio
Il misuratore di flusso espiratorio di picco, chiamato anche misuratore di flusso di picco, è un modo alternativo e più semplice per valutare l'ostruzione delle vie aeree. Il risultato ottenuto dal misuratore di flusso di picco è chiamato picco del flusso espiratorio (PEF).
Mentre nella spirometria il paziente deve soffiare in un boccaglio collegato a un computer, il misuratore di flusso di picco è un piccolo dispositivo portatile che puoi avere a casa, e viene usato per misurare la velocità con cui puoi soffiare l'aria da i suoi polmoni in un respiro, breve ed esplosivo. Come con la spirometria, i risultati dovrebbero essere confrontati con i valori di riferimento. Un miglioramento di almeno il 20% nel risultato dopo l'uso di broncodilatatori parla fortemente a favore dell'asma.
Questo test, sebbene più semplice, richiede un po 'di pratica per essere eseguito correttamente e non fornisce risultati affidabili come la spirometria. Pertanto, finisce per essere più utile nel follow-up di pazienti che hanno già la diagnosi di asma accertata. Poiché può essere fatto a casa in qualsiasi momento, è utile per valutare la funzionalità polmonare durante il giorno. Conoscere il solito schema di PEF aiuta il paziente a riconoscere quando la sua asma sta peggiorando.
Se il paziente sospetta che ci sia un fattore di attivazione dell'asma al lavoro, può portare con sé il misuratore di flusso di picco e confrontare i risultati prima e dopo.
Trattamento per l'asma
Il trattamento dell'asma è un argomento complesso e merita un articolo esclusivo. Quello che facciamo dopo è solo un riassunto delle opzioni più comunemente usate.
1. Broncodilatatori beta-agonisti
I broncodilatatori agonisti beta-2 sono farmaci che agiscono rilassando i muscoli dei bronchi, aumentando il loro calibro e facilitando il passaggio dell'aria. Poiché il meccanismo del blocco dell'asma è il broncospasmo, i broncodilatatori sono ottime opzioni per invertire i sintomi della malattia. Beta 2 -agonisti, sebbene efficaci nel combattere i sintomi e avere un rapido inizio d'azione, non agiscono direttamente sulla causa dell'asma, che è l'infiammazione delle vie aeree.
I broncodilatatori vengono somministrati per inalazione. Esistono broncodilatatori a breve durata d'azione (da 4 a 6 ore), come salbutamolo e fenoterolo e broncodilatatori a lunga durata d'azione (da 12 a 24 ore), come salmeterolo e formoterolo.
2. corticosteroidi per via inalatoria
I corticosteroidi sono farmaci derivati dall'ormone cortisolo e hanno potenti effetti anti-infiammatori. Per questo motivo, i corticosteroidi inalatori sono spesso usati nel trattamento dell'asma.
Tra i corticosteroidi inalatori più comunemente utilizzati vi sono fluticasone, budesonide, beclometasone, flunisolide, ciclesonide, triamcinolone e mometasone.
A differenza dei corticosteroidi assunti per via orale o endovenosa, i corticosteroidi inalatori presentano un rischio relativamente basso di effetti collaterali e sono generalmente sicuri per l'uso quotidiano ea lungo termine.
I corticosteroidi inalatori sono spesso usati in combinazione con l'agonista beta-2 a lunga durata d'azione.
3. Modificatori dei leucotrieni
I modificatori del leucotriene sono farmaci usati per via orale, in compresse o sciroppo, che aiutano ad aprire le vie respiratorie, ridurre l'infiammazione e ridurre la produzione di muco. Sono meno efficaci dei corticosteroidi, quindi non vengono solitamente usati da soli nel trattamento dell'asma, ma piuttosto come farmaci complementari.
Tra le opzioni disponibili sul mercato, possono menzionare: montelucaste, zafirlucaste e zileutona.
4. Teofillina
Teofillina è un farmaco orale con effetto broncodilatatore. Utilizzato a lungo in passato, è attualmente un'opzione di trattamento complementare.
5. Omalizumab
Omalizumab è un farmaco relativamente nuovo indicato nel trattamento dell'asma allergico che non può essere controllato con i corticosteroidi. Il farmaco viene solitamente somministrato per via sottocutanea ogni 2 o 4 settimane.
5 SINTOMI DEL TUMORE DEL CERVELLO
Un tumore al cervello sorge quando alcune cellule cerebrali iniziano a moltiplicarsi in modo anomalo, creando una massa all'interno del cranio. Esistono diversi tipi di tumori cerebrali, da benigno a maligno, quest'ultimo chiamato tumore al cervello. Un tumore al cervello può originarsi nel cervello stesso o essere una metastasi del cancro che ha origine in un'altra parte del corpo, come ad esempio il cancro al seno o il cancro della pelle.

CANCRO AL SENO - geni BRCA1 e BRCA2
BRCA1 e BRCA2 sono geni che tutti abbiamo, la cui funzione è quella di prevenire l'insorgere di tumori riparando molecole di DNA danneggiate. BRCA1 e BRCA2 sono quindi geni che ci proteggono dall'esordio dei tumori. Quando uno di questi geni subisce una mutazione, perde la sua capacità protettiva, rendendoci più suscettibili alla comparsa di tumori maligni, vale a dire cancro al seno, cancro ovarico e cancro alla prostata. I